Arritmias
¿Qué es una arritmia?
Una arritmia es una anomalía del ritmo cardíaco.
Algunas arritmias pueden causar problemas con las contracciones de las cavidades del corazón al:
-
No permitir que las cavidades inferiores (ventrículos) se llenen con suficiente sangre, porque una señal eléctrica anormal está haciendo que el corazón bombee demasiado rápido o demasiado lento.
-
No permitir que se bombee suficiente sangre al cuerpo, porque una señal eléctrica anormal está haciendo que el corazón bombee demasiado lentamente o de forma irregular.
-
No permitir que las cavidades superiores (aurículas) se compriman correctamente.
Una arritmia puede producirse en el nodo sinoauricular, en las aurículas o en el nodo auriculoventricular (AV). Se denominan arritmias supraventriculares. Las arritmias también pueden producirse en los ventrículos y se deben a un foco eléctrico anormal. Esto causa una conducción anormal de las señales eléctricas dentro de los ventrículos. Las arritmias también pueden clasificarse como lentas (bradiarritmia) o rápidas (taquiarritmia).
En cualquiera de estas situaciones, los órganos vitales del cuerpo pueden no recibir suficiente sangre para satisfacer sus necesidades.
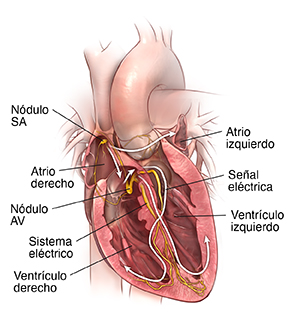 |
| Corazón con un sistema de conducción normal. |
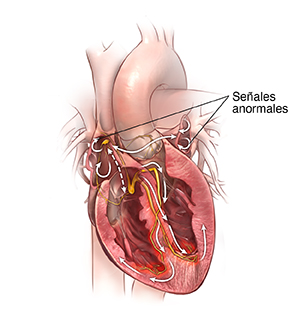 |
| Corazón con arritmia. |
¿Cuáles son las causas de la arritmia?
La arritmia se produce cuando hay un problema con el sistema eléctrico que debe controlar que haya un ritmo cardíaco regular. Si hay un problema en el sistema eléctrico, el corazón puede latir demasiado rápido, demasiado lento o de forma irregular.
¿Quiénes están en riesgo de tener arritmia?
Hay muchos factores que pueden afectar el sistema eléctrico del corazón y causar una arritmia. Sustancias como la cafeína, el alcohol, el tabaco, las drogas ilegales, los medicamentos dietéticos, algunos medicamentos a base de hierbas e incluso los medicamentos recetados pueden desencadenar una arritmia. Las enfermedades del corazón, como la enfermedad coronaria, la presión arterial alta, la apnea del sueño y la diabetes aumentan el riesgo de arritmias. Las arritmias son más frecuentes a medida que se envejece.
¿Cuáles son los síntomas de las arritmias?
Los efectos en el organismo suelen ser los mismos, tanto si el ritmo cardíaco es demasiado rápido, demasiado lento o demasiado irregular. Algunos síntomas de las arritmias son los siguientes:
-
Sensación de que el corazón tiene aleteos o ritmo cardíaco irregular (palpitaciones)
-
Debilidad
-
Cansancio intenso (fatiga)
-
Presión arterial baja
-
Mareos
-
Desmayos
-
Insuficiencia cardíaca
-
Colapso y paro cardíaco
-
Dificultad para alimentarse (en los bebés)
Los síntomas de las arritmias pueden ser parecidos a los de otras afecciones. Consulte siempre con el proveedor de atención médica para obtener un diagnóstico.
¿Cómo se diagnostican las arritmias?
Se pueden utilizar varias pruebas para diagnosticar las arritmias.
Electrocardiograma (ECG). Con este examen, se mide la actividad eléctrica del corazón. Se colocan unos pequeños parches adhesivos llamados electrodos en lugares específicos del cuerpo, como el pecho, los brazos y las piernas. Los electrodos se conectan a cables que recogen la actividad eléctrica del corazón y la envían a la máquina. La máquina interpreta la actividad y realiza un gráfico (trazado). Un ECG puede mostrar:
-
Una arritmia (tanto rápida como lenta)
-
Daño en el corazón debido a una falta de oxígeno en el músculo cardíaco (isquemia) o a una cicatriz de un ataque al corazón (también llamado infarto de miocardio)
-
Mediciones de intervalos irregulares
-
Otros tipos de afecciones cardíacas
Hay varios tipos de pruebas de ECG:
-
ECG de ejercicio, o prueba de esfuerzo. Usted está conectado a la máquina de ECG como se indicó anteriormente. Pero camina en una cinta para caminar o pedalea en una bicicleta fija mientras se registra el ECG. Esta prueba se realiza para comprobar las alteraciones en el ECG durante situaciones de esfuerzo, como cuando realiza ejercicio. Si no puede hacer ejercicio, la prueba podría hacerse provocando esfuerzo en el corazón con medicamentos.
-
ECG de señal promediada. Este procedimiento se hace de manera muy similar al ECG regular. Pero en esta prueba se registra la actividad eléctrica del corazón durante más tiempo, por lo general, de 15 a 20 minutos. Los ECG de señal promediada se realizan cuando el proveedor de atención médica cree que puede haber una conducción eléctrica anormal en el músculo cardíaco, pero no se ve en un ECG normal. El ECG de señal promediada es más efectivo para detectar los problemas en los ventrículos llamados "potenciales tardíos". Los ECG de señal promediada se usan para la investigación. No suelen usarse en evaluaciones de rutina.
-
Estudios electrofisiológicos (EEF). Esta es una prueba invasiva, pero no quirúrgica. Se introduce una sonda pequeña y delgada (catéter) en una vena larga de la pierna o del cuello y se la traslada hasta el corazón. Esto permite al proveedor comprobar si hay arritmias y encontrar el lugar donde se origina la arritmia dentro del tejido cardíaco. El proveedor puede entonces determinar la mejor manera de tratarla. A veces, el proveedor puede tratar la arritmia haciendo una ablación en el momento del estudio. En la ablación, se crea tejido cicatricial en el corazón. Esto interrumpe la señal eléctrica anormal.
-
Monitoreo Holter. Un monitoreo Holter es un registro continuo de ECG que se realiza durante un período de 24 horas o más. Los electrodos se colocan en el pecho y se conectan a una pequeña grabadora de ECG portátil mediante cables. El monitoreo Holter puede hacerse cuando el proveedor cree que usted puede tener una arritmia. Las arritmias pueden durar muy poco tiempo. Es posible que no se vean durante el tiempo de registro más corto de un ECG normal. Mientras lleva un monitor Holter, puede realizar sus actividades diarias. Pero debe evitar las actividades que provocan sudor excesivo. Esto podría hacer que los electrodos se aflojaran o se cayeran. Tampoco debe ducharse ni nadar mientras lleve el monitor Holter. Los nuevos monitores Holter no requieren electrodos. En cambio, se trata de un dispositivo de parche único adherido a la piel sobre el corazón.
-
Registrador de episodios. Es muy parecido a un monitor Holter, salvo que el registro del ECG se inicia solo cuando tiene síntomas. Los registradores de episodios suelen llevarse durante más tiempo que los monitores Holter, hasta por 30 días. Puede quitarse el monitor para ducharse o bañarse.
-
Monitorización cardíaca móvil. Es un procedimiento muy parecido al de un monitor Holter y al de un registrador de episodios. Un centro de lectura revisa constantemente el ECG para detectar arritmias. El ECG se registra y se envía al proveedor de atención médica independientemente de si tiene síntomas o no. También puede empezar a grabar usted mismo cuando tenga síntomas. Estos monitores pueden usarse hasta por 30 días.
-
Holter implantable. Se trata de un dispositivo de registro cardíaco en miniatura que se implanta debajo de la piel por encima del corazón. Puede registrar el ritmo cardíaco durante un período de hasta 3 o 4 años sin que se agote la batería. Es útil para diagnosticar arritmias que ocurren solo de vez en cuando o raramente.
¿Cómo se trata una arritmia?
Algunas arritmias pueden causar pocos problemas o ninguno. En este caso, es posible que no necesite ningún tratamiento. Cuando la arritmia provoca síntomas, hay diferentes opciones de tratamiento. El proveedor de atención médica hablará con usted sobre sus opciones de tratamiento. Juntos elegirán el tratamiento más adecuado para usted. La elección se basará en el tipo de arritmia que tenga y en la gravedad de los síntomas. También dependerá de si tiene otras afecciones, como diabetes, insuficiencia renal o insuficiencia cardíaca. Estas afecciones pueden afectar al curso del tratamiento.
Algunos tratamientos para las arritmias incluyen lo siguiente:
-
Cambios en el estilo de vida. El estrés, la cafeína y el alcohol pueden provocar arritmias. El proveedor de atención médica puede aconsejarle que no tome cafeína, alcohol o cualquier otra cosa que pueda estar causando el problema. Si el proveedor cree que el estrés es una de las causas, puede sugerirle meditación, clases de control del estrés, un programa de ejercicios o psicoterapia para aliviar el estrés.
-
Medicamentos. Las arritmias pueden tratarse con medicamentos. El medicamento que se use dependerá del tipo de arritmia que tenga, de si tiene otras afecciones de salud y de si toma otros medicamentos. Se pueden utilizar medicamentos para ralentizar una arritmia rápida o para reducir las probabilidades de sufrir un ataque evitando la formación de coágulos de sangre.
-
Cardioversión. En este procedimiento, el proveedor de atención médica envía una descarga eléctrica al corazón a través del pecho. Esto puede detener ciertas arritmias muy rápidas como la fibrilación auricular, la taquicardia supraventricular o el aleteo auricular. Usted está conectado a un monitor de ECG, que también está conectado al desfibrilador. La descarga eléctrica se administra en un punto del ciclo del ECG para alterar el ritmo a uno normal.
-
Ablación. Se trata de un procedimiento invasivo pero no quirúrgico que se realiza en el laboratorio de electrofisiología. El proveedor introduce una sonda pequeña y delgada (catéter) en una vena larga de la ingle o del cuello y la pasa hasta el corazón. El proveedor puede utilizar ondas de radio de alta frecuencia para calentar el tejido en el lugar de la arritmia y destruirlo. Este método se llama ablación por radiofrecuencia. La crioablación es otro método que puede utilizarse. Para esto, se utiliza una sustancia ultra fría para enfriar la punta de un catéter o balón. Esto congela y destruye el tejido.
-
Marcapasos. Un marcapasos permanente es un pequeño dispositivo que se coloca bajo la piel, a menudo en la región del pecho, justo debajo de la clavícula. Envía señales eléctricas para acelerar un ritmo cardíaco lento. Se puede utilizar un marcapasos permanente para hacer latir el corazón si el marcapasos natural del corazón (el nódulo sinoauricular) no funciona como debería o si las vías eléctricas están bloqueadas. Los marcapasos suelen utilizarse para las arritmias lentas, como la bradicardia sinusal, el síndrome del seno enfermo o el bloqueo cardíaco.
-
Desfibrilador cardioversor implantable (DCI). Un desfibrilador automático implantable (ICD, por sus siglas en inglés) es un pequeño dispositivo parecido a un marcapasos. Se coloca bajo la piel, a menudo justo debajo de la clavícula. Un desfibrilador detecta el ritmo cardíaco. Cuando el dispositivo detecta un ritmo anormal, envía una descarga eléctrica al corazón. Esto corrige el ritmo hasta alcanzar un ritmo cardíaco más normal. Algunos desfibriladores pueden funcionar como marcapasos para enviar una señal eléctrica que ajuste una frecuencia cardíaca lenta. Los desfibriladores suelen utilizarse para las arritmias rápidas potencialmente mortales, como la taquicardia ventricular o la fibrilación ventricular. Una nueva generación de desfibriladores puede colocarse ahora en la región axilar izquierda con un cable tunelizado bajo la piel sobre el esternón. Este desfibrilador no necesita un cable en el corazón, pero no puede funcionar como un marcapasos.
-
Cirugía. La cirugía suele realizarse solo cuando todos los demás tratamientos han fracasado. La ablación quirúrgica es una cirugía mayor que necesita anestesia general. El cirujano abre el pecho o utiliza incisiones entre las costillas para llegar al corazón. El cirujano destruye o extirpa el tejido que causa la arritmia. Se utiliza con mayor frecuencia para tratar la fibrilación auricular avanzada.
¿Cuáles son las posibles complicaciones de una arritmia?
Algunas arritmias no tienen complicaciones. Pero las arritmias que son más graves pueden causar insuficiencia cardíaca, ataque cerebral o, incluso, un paro cardíaco y la muerte.
Cómo vivir con una arritmia
Vivir con una arritmia incluye hacer cambios en el estilo de vida, como no tomar cafeína, alcohol u otros desencadenantes. También incluye tomar los medicamentos tal como se lo hayan indicado. También puede incluir la inserción de un marcapasos o un desfibrilador. Si tiene un marcapasos o un desfibrilador, pregunte a los proveedores de atención médica sobre los límites o cambios en el estilo de vida que puedan ser necesarios. Colabore con el proveedor para cuidar su salud y su bienestar.
¿Cuándo debo llamar al proveedor de atención médica?
Comuníquese con el proveedor de atención médica si sucede lo siguiente:
-
Los síntomas empeoran o aparecen síntomas nuevos.
-
Tiene efectos secundarios por los medicamentos.
-
Necesita ayuda para manejar el estrés o las emociones.
Información importante sobre la arritmia
Una arritmia es una anomalía del ritmo cardíaco.
-
La arritmia puede producirse en el nódulo sinoauricular, en las aurículas, en el nódulo auriculoventricular o en el ventrículo.
-
Algunas arritmias causan pocos problemas o ninguno.
-
Otras arritmias pueden causar problemas más graves, como insuficiencia cardíaca, ataque cerebral o, incluso, un paro cardíaco y la muerte.
-
Existen muchas opciones de tratamiento para tratar la arritmia, como medicamentos, dispositivos, ablación cardíaca y cirugía. Muchas arritmias pueden controlarse con procedimientos.
Próximos pasos
Consejos para aprovechar al máximo la visita con el proveedor de atención médica:
-
Tenga en claro la razón de la cita médica y qué quiere que suceda.
-
Antes de la consulta, anote las preguntas que quiere hacer.
-
Lleve a un acompañante para que lo ayude a formular las preguntas y a recordar qué le dice el proveedor.
-
En la consulta, anote el nombre de cualquier diagnóstico nuevo y de las pruebas, los medicamentos o los tratamientos nuevos. También anote las instrucciones que el proveedor le indique.
-
Sepa por qué se receta un tratamiento o un medicamento, y cómo lo ayudará. Conozca los efectos secundarios.
-
Pregunte si la afección se puede tratar de otra forma.
-
Sepa por qué se recomienda una prueba o un procedimiento y qué podrían significar los resultados.
-
Sepa qué esperar si no toma el medicamento o no se hace la prueba o el procedimiento.
-
Si tiene una cita de seguimiento, anote la fecha, la hora y el objetivo de la consulta.
-
Sepa cómo comunicarse con el proveedor si tiene preguntas.
Revisor médico: Ronald Karlin MD
Revisor médico: Stacey Wojcik MBA BSN RN
Revisor médico: Steven Kang MD
Última revisión:
2/1/2024
© 2000-2024 The StayWell Company, LLC. Todos los derechos reservados. Esta información no pretende sustituir la atención médica profesional. Sólo su médico puede diagnosticar y tratar un problema de salud.